Мужское бесплодие. Современный взгляд на проблему.

В современном мире бесплодие занимает первые строчки среди актуальных проблем в медицине. Данная статья посвящена актуальности проблемы, основным факторам и формам мужского бесплодия, методам их коррекции.
Бесплодие является важной медико-социальной проблемой мирового уровня, и если в 70-х годах прошлого столетия процент бесплодных пар всего составлял 5%, то сейчас это уже 15% и по мнению многих специалистов, ученых данный показатель будет только, к сожалению, увеличиваться.
Что же такое мужское бесплодие. Мужское бесплодие – это многофакторный̆ синдром, включающий̆ широкий̆ спектр различных патологических состояний, затрагивающих как половую, так и другие системы организма: эндокринную, нервную, кровеносную, иммунную.
За последние годы произошло увеличение доли мужского фактора в бесплодном браке и составляет 40-50%. И падение мужской фертильности продолжается до сих пор.
Причины мужского бесплодия
Снижение репродуктивной функции может быть обусловлено следующими причинами:
- Нарушения эякуляции: анэякуляция, ретроградная эякуляция, эректильная дисфункция.
- Воздействие окружающей̆ среды: высокие температуры, психологические стрессы, вибрация, ионизирующее и электромагнитное излучение (СВЧ, мобильные телефоны).
- Вредные привычки: курение, злоупотребление алкоголем, ожирение, сидячий̆ образ жизни, опиаты, каннабиноиды.
- Химическое загрязнение: тяжелые металлы (свинец, кадмий, ртуть), синтетические эстрогены (диэтилстильбэстрол, пероральные контрацептивы), эфиры гликолевой кислоты, входящие в состав лаков и красок (2-метоксиэтанол, 2-этоксиэтанол), пестициды (дибромхлорпропан, этилендибромид), растворители (дисульфид углерода), хлорорганические соединения (диоксины, полихлорированные бифенилы, бифураны).
- Ятрогенные (вызванные различными методами лечения): химиотерапия (цитостатики); ионизирующее облучение; лекарственные средства (циметидин, сульфасалазин, спиронолактон, нитрофурантоин, нирадозол, колхицин): экзогенные гормоны (кортикостероиды, агонисты ГнРГ, анаболические стероиды, гестагены); антиандрогены (бикалутамид, финастерид и др.).
- Хирургические вмешательства: простатэктомия, вазорезекция, сперматоцел - и гидроцелэктомия.
- Приобретённые причины: Тестикулярные травмы, половые инфекции, простатит. Эпидидимит. Орхит.
- Системные заболевания: диабет, ХПН, гипотиреоз, аутоиммунные реакции против сперматозоидов, злокачественные новообразования.
- Возраст- старше 40 лет.
- Анатомические причины: варикоцеле, обструктивная азооспермия, недоразвитие семявыносящего протока, придатка яичка, крипторхизм.
- Специфические генетические синдромы: синдром Клайнфельтера, муковисцидоз, микроделеции Y хромосомы транслокации хромосом. Полиморфизм генов и точечные мутации (ubiquitin protease 26 gene, polymorphisms in the oestrogen receptor gene, polymorphisms of the gonadotrophin-regulated testicular helicase gene, UTP14c, SPAG16L, BGR-like gene, SPO11, EIF5A2, ACT, N322 H variant of the BRCA2 gene, heat shock transcription factor in AZFb, Cys-189-Thr и др.), Синдром клеток Сертоли.
- Гормональные: гипо- и гипергонадотропный гипогонадизм, гиперпролактинемия, синдром нечувствительности к андрогенам
- Идиопатические.
Данные о распространенности основных причин мужского бесплодия, по данным многоцентровых отечественных и зарубежных исследований, представлены в данной таблице
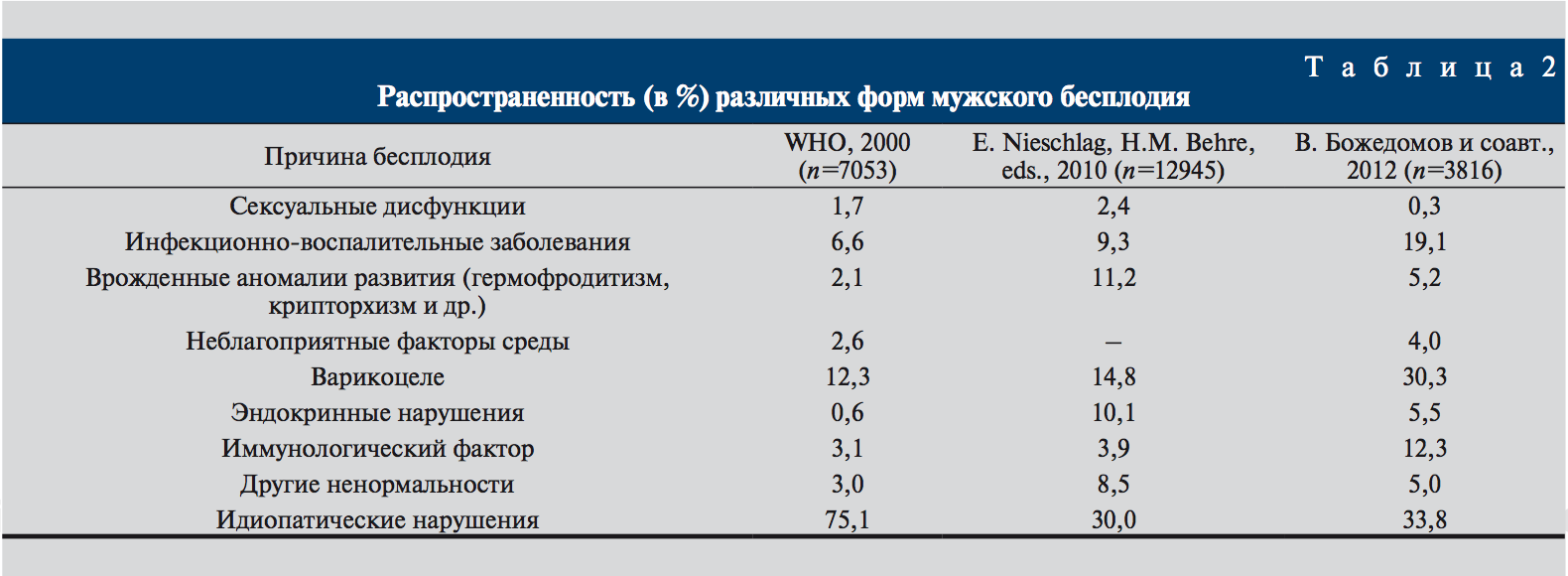
Как видно из таблицы к идиопатическим нарушениям относят львиную долю форм мужского бесплодия.
По мнению большинства, ученых, большая часть «идиопатических» форм на самом деле генетически обусловлена и связана с мутациями и полиморфизмом многих генов. Как известно Развитие сперматозоидов регулируют более 2000 генов, только несколько десятков из них находятся в Y-хромосоме.
Спермограмма
Вопреки устоявшемуся мнению, оценка качества эякулята не является 100% тестом на фертильность. Спермограмма отражает всего лишь репродуктивную функцию яичек, проходимость семявыносящих путей. Но не всегда может отразить функциональные особенности гамет. Даже при идеальных показателях спермограммы единственным показателем плодовитости является наступление беременности. Это связанно со многими биологическими особенностями мужчины и женщины в паре поэтому при ведении бесплодного брака специалисты всегда должны оценивать репродуктивное здоровье как мужчины так и женщины.
Неоднократно ВОЗ пересматривала показатели эякулята за последние десятилетия. Если в целом сравнивать 3е, 4е, 5е, 6е издание, то к сожалению, отмечается падение количественных и качественных параметров спермограммы и такая ситуация прослеживается из года в год.
Формы мужского бесплодия
Формы мужского бесплодия по Stephen F. Shaban: Претестикулярная, Тестикулярная, Субтестикулярная
Претестикулярная форма
В своей нозологии имеет нарушение функции гипоталамо-гипофзирной системы, что приводит к дефициту выработки гонадотропинов. В свою очередь это приводит к нарушению гаметогенеза и нарушению эндокринной функции яичек.
Этиология включает в себя: врожденные и приобретённые заболевания гипофиза и гипоталамуса. Нарушение функции щитовидной железы, надпочечников и гиперпролактинемия.
У таких пациентов наблюдается уменьшение объема яичек, снижение уровня тестостерона и гонадотропинов в сыворотке крови, в анализе эякулята регистрируется тяжелая форма олигоспермии или азооспермии.
Стоит уделить внимание пациентам с синдромом Калмана. Помимо характерных жалоб на снижение либидо и отсутствие беременности у супруги, у них есть соматический патологический признак в виде гипо- или аносмии. Если специалист видит пациента с явными признаками гипогонадотропного гипогонадизма, то он обязательно должен выяснить, есть ли у него проблемы с обонянием.
Коррекция данной формы бесплодия заключается в терапии гонадотропинами, которая чаще всего имеет положительный результат.
Тестикулярная форма
Данная форма представляет собой синдромы гипергонадотропного гипогонадизма и изолированные нарушения герминативной функции яичек, приводящие к выраженной патоспермии. К этой форме мужского бесплодия относятся следующие патологии: врожденый первичный гипогонадизм, первичные и вторичные нарушения герминативной функции яичек, приобретенный первичный гипогонадизм вследствие травмы или инфекционного поражения яичек.
- Врожденное секреторное бесплодие, обусловленное отсутствием яичек (анорхизм), встречается очень редко.
- Монорхизм – характеризуется наличием одного яичка, которое при нормальном развитии сохраняет свою функцию (эндокринную и герминативную)
-
Крипторхизм, данная патология характеризуется неопущением одного или обоих яичек. Выявляется у 10-15% детей. Заболевание может быть обусловлено воспалительными, вирусными и гормональными заболеваниями в процессе беременности, а также травмами и генетической патологии со стороны беременной женщины.
При одностороннем крипторхизме мужчина сохраняет свою фертильность, но двухсторонний крипторхизм, особенно при несвоевременной его коррекции, является неблагоприятным прогнозом в отношении фертильности.
У таких пациентов выявляется гипоплазия яичек, в сыворотке крови отмечается высокий уровень фолликулостимулирующего гормона (ФСГ). В ряде случаев биопсия яичек позволяет получить сперматозоиды, которые можно использовать в процедурах ЭКО-ИКСИ.
-
Синдром Клайнфельтера - генетическое заболевание, характеризующееся наличием добавочной Х хромосомой. Кариотип 47хху, ххху, ххуу или мозаицизм ху/хху. Встречается примерно у 2,5 : 1000 новорожденных. Проявляется в период полового созревания и может характеризоваться дефицитом развития вторичных половых признаков, гинекомастией, евнуховидным телосложением, иногда имеется задержка психического развития, но в ряде случаев встречается правильное телосложение с развитыми вторичными половыми признаками.
Как правило пациенты с данной генетической патологией обращаются с жалобами на снижение либидо, эректильную дисфункцию и бесплодный брак.
При обследовании определяется гипоплазия яичек, в сыворотке крови – высокие уровни фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ), снижение уровня общего тестостерона. В спермограмме отмечается тяжелая олигоспермия или азооспермия. Таких пациентов нужно ориентировать на биопсию яичка. В 10-15% случаев возможен положительный результат биопсии. И в дальнейшем данным пациентам рекомендована терапия тестостероном (ГЗТ).
-
Синдром дель Кастильо (синдром тестикулярной дисгенезии, сертоли-клеточный синдром, герминативная аплазия) -отсутствие зародышевой ткани яичка. Впервые описан в 1947г. Дель Кастильо у бесплодных мужчин с азооспермией, нормальным мужским фенотипом, кариотипом и сохранной половой функцией. Это гистопатологический феномен. При полной аплазии сперматогенного эпителия, уменьшенные в диаметре семенные канальцы, содержат только клетки Сертоли. Мужчины с данным синдромом бесплодны. При осмотре пациента специалист может выявить гипоплазию яичек, в анализе крови - изолированно высокий уровень ФСГ, при этом отмечаются нормальные уровни ЛГ и Тестостерона, в спермограмме - азооспермия. Предполагается генетическая подоплёка заболевания.
Существуют единичные сообщения, о том, что при проведении микрохирургической тестикулярной экстракции можно получить единичные сперматозоиды и соответственно использовать их в программе ВРТ- ИКСИ.
- Блокада сперматогенеза. Остановка созревания сперматоцитов представляет собой гистопатологический феномен полиэтиологической природы. Состояние может иметь генетическую подоплеку или может быть причиной выраженных токсических воздействий. Сперматогенез может быть заблокирован как на начальных этапах созревания сперматозоидов, так и на уровне формирования круглых сперматид. Обнаруживается при исследовании биопсийного материала яичек, в большинстве случаев процесс имеет двусторонний характер. Клинически специалист видит у пациента гипоплазию яичек, увеличенный уровень ФСГ, нормальные уровни ЛГ и тестостерона в сыворотке крови, в спермограмме - азооспермию. После проведения соответствующей медикаментозной терапии и последующей биопсии яичка в ряде случаев можно найти единичные сперматозоиды, которые можно использовать в программах ВРТ.
- AZF фактор. Ген контролирующий гаметогенез находится в эухроматиновой части длинного плеча Y хромосомы и называется фактором азооспермии. У пациентов с делециями данных областей наблюдаются глубокие нарушения сперматогенеза. Существует 3 локуса АZF-a, АZF-b, АZF-с в зависимости от потери определенного участка. В случае выявления делеций АZF-а, АZF-b, как это уже доказано – мужчина абсолютно бесплоден. Частота встречаемости АZF фактора при азооспермии составляет 5-10%. При выраженной олигозооспермии – 2-5%. При этом патология локуса АZF-с встречается значительно чаще. При наличии АZF-с можно использовать сперматозоиды, если они есть в нативном эякуляте, в процедурах ЭКО-ИКСИ. Либо рекомендовать пациенту биопсию яичка и вступление в протокол ВРТ. В любом случае специалист должен информировать родителей, о том, что в случае рождения мальчика, он может унаследовать данную генетическую патологию.
- Синдром неподвижных ресничек. Характеризуется тотальной акинезией сперматозоидов. Данные электронно-микроскопического исследования эякулята регистрируют отсутствие динеиновых ручек, которые связывают между собой микротрубочки, что приводит к неподвижности жгутика сперматозоида в данном случае никакие лечебные мероприятия эффекта не принесут. Но такие сперматозоиды можно использовать в программах ВРТ-ИКСИ. Заболевание имеет генетическую природу и может проявляться в виде синдрома Картагенера. Патология проявляется с детского возраста и сопровождается рецидивирующими инфекциями верхних дыхательных путей: хроническими ринитами, синуситами, бронхитами с формированием вязкой мокроты. Заболевание характеризуется ослабленной или отсутствующей подвижностью ресничек дыхательных путей.
- Синдром 9+0. Очень редкое заболевание. При данном синдроме происходит нарушение структуры хвоста сперматозоидов, это приводит к неподвижности гамет. До сих пор было описано несколько таких случаев. Предполагается генетическая природа данного заболевания. Метод лечения – ВРТ – ИКСИ.
- Глобулозооспермия – синдром округлых головок сперматозоидов. Имеет генетическую природу по аутосомно-доминантному типу. Данная патология выявляется только при электронно-микроскопическом исследовании эякулята и заключается в нарушении акросомального аппарата ответственного за процесс проникновения в яйцеклетку. Выделяют два варианта: С полной потерей акросомы и нарушением упаковки хроматина и с аномальным расположением хроматина, но с развитой акросомой. Метод лечения: ВРТ-ИКСИ.
- Опухоли яичек. Наиболее часто встречающееся злокачественные заболевания мужчин 25-40 лет. Распространенность за последние 50 лет увеличилась в 3-4 раза. Крипторхизм, приводящий к бесплодию, увеличивает риск развития рака. Перед проведением лечения, рекомендована криоконсервация половых клеток. Поэтому если у пациента отмечается патоспермия, всегда рекомендовано выполнение УЗИ органов мошонки.
-
Варикоцеле. По данным ВОЗ варикоцеле встречается у 11% мужчин и у 25% мужчин с патоспермией. Около 90-95% пациентов имеют варикоцеле слева. 2% случаев варикоцеле носит правосторонний характер. И 8-10% варикоцеле носит двусторонний характер.
К основным факторам патоспермии при варикоцеле относятся: Локальная гипертермия. Венозный застой, лимфостаз, гипоксия яичка. Заброс биологически активных медиаторов из почек и надпочечников в яички. Активация оксидативного стресса. ДНК-фрагментация на фоне свободно радикального процесса. Повреждение гематотестикулярного барьера с развитием аутоиммунных процессов и повышенной выработке антиспермальных антител.
К другим факторам тестикулярной формы относятся: Перенесенные инфекции (тиф, корь, краснуха, малярия, пневмония, бруцеллез). Эпидемический паротит. Интоксикации химическими веществами (ртуть, свинец, марганец, сероуглерод, бензол). Бесконтрольный прием антибиотиков, гормонов, глюкокортикостероидов. Влияние ионизирующего излучения. Наркотическая, алкогольная, никотиновая интоксикация. Эндокринные заболевания (заболевания щитовидной железы, гиперпролактинемия). Скудный рацион питания, дефицит витаминов.
Посттестикулярное бесплодие
К этой форме мужского бесплодия относят следующие патологические состояния.
- Экскреторное бесплодие
- Иммунное бесплодие (антиспермальный иммунитет)
- Мужское бесплодие на фоне инфекционно-воспалительных заболеваний репродуктивной системы
- Соматические препятствия транспорта спермы – стриктура уретры, гипоспадия, эписпадия, фимоз, искривления полового члена
- Эректильная дисфункция
- Эякуляторное нарушение, которые встречаются в основном у лиц с повреждением спинного мозга, с психо-неврологическими состояниями.
Экскреторное бесплодие приводит к олиго- либо азоосперии в следствии полной или частичной, одно- или двусторонней непроходимости семявыносящих путей.
Муковисцидоз. Наиболее распространенное аутосомно-рецессивное заболевание белой расы. Оно поражает 1 из 2500 детей. Заболевание заключается в аплазии семявыносящего протока вследствие врожденной аномалии развития вольфова протока. Причиной является мутация гена CFTR – трансмембранного регулятора муковисцидоза. У 95% мужчин с муковисцидозом имеется аплазия семявыносящего протока либо двусторонняя, либо односторонняя, но чаще встречается двусторонняя.
По данным УЗИ у таких пациентов выявляются измененные или аплазированные семенные пузырьки (аплазия с кистозной дегенерацией). В спермограмме отмечается тяжелая олигозооспермия или же азооспермия и низкая pH.
Как правило при биопсии яичка отмечается сохраненный сперматогенез и получается добиться хороших результатов в ВРТ.
Эти пациенты должны получить консультацию генетика и им должна быть рекомендована предимплантационное генетическое тестирование прежде чем переносить эмбрион т.к. данная проблема может иметь место в более выраженной форме у потомства.
Синдром Юнга. Также представляет форму обструктивной азооспермии. Встречается у 3х из 100 новорожденных. Отличительный признак – поражение бронхов и синусов в сочетании с бесплодием. При гистологическом исследовании отмечается закупорка канальцев придатков яичек густым, плотным секретом в виде аморфных масс и сохраненным сперматогенезом. У пациентов характерно отсутствие структурных аномалий семявыносящих протоков, придатков яичек и семенных пузырьков. Объем эякулята и содержание в нем фруктозы сохраняется в норме. Азооспермия может возникать с течением времени у пациентов у которых уже есть дети. Лечение заключается также в проведении биопсии яичка и применение ВРТ (ЭКО/ИКСИ).
К другим формам обструкции относятся. Мюллерова киста и киста урогенитального синуса встречается в 1-3% случаев экскреторной азооспермии. Киста вызывает окклюзию эякуляторных протоков или эмиссия эякулята происходит непосредственно в кисту. Проведение пункционных мероприятий позволяет получить подходящий материал для программ ВРТ (ЭКО/ИКСИ). Кисты придатков яичек нередко имеют генетическую составляющую и могут сочетаться с кистозными поражениями печени, почек, селезенки. Двусторонний процесс может вызывать нарушение транспорта эякулята по семявыносящим путям. И в этой ситуации также применимы биопсийные методики с целью участия в программе ВРТ-ЭКО.
Приобретённые формы обструктивного бесплодия
Таких пациентов очень много. Двусторонний эпидидимит при длительном течении может приводить к склерозированию придатков яичек и как следствие это приводит к нарушению пассажа эякулята по семявыносящим путям. Наиболее частой причиной выступает гонорея, или же вялотекущий хламидиоз, что может привести к поражению придатка. Если происходит поражение хвоста придатка, то наступает его неминуемая облитерация.
При спермиологическом исследовании отмечается как азооспермия, так и криптозооспермия. Таким пациентам также проводится лечение бесплодия с помощью программ ВРТ.
Также в клинической практике часто можно встретить пациентов после вазорезекции. Не для кого не секрет, что мужская стерилизация в виде вазорезекции широко применима во многих странах мира. Около 8% мужчин со временем решают восстановить проходимость семявыносящих путей. Но в этом случае специалист должен помнить, что чем больше времени прошло с момента операции, тем хуже прогноз фертильности. Если после стерилизации прошло 5 лет, то несмотря на восстановление проходимости семявыносящих путей, способность сперматозоидов к оплодотворению значительно снижается.
Обструктивный везикулит развивается вследствие воспаления семенных пузырьков, что приводит к их частичной или полной непроходимости. Проявляется в виде постепенного снижения объема эякулята и концентрации сперматозоидов до олиго- и азооспермии. Диагностическое значение имеет ТРУЗИ при котором можно увидеть расширенные семявыносящие протоки, расширенные ампулы семенных пузырьков. В данной ситуации необходимо выполнить аспирацию семенных пузырьков и в дальнейшем материал использовать в протоколах ВРТ (ЭКО/ИКСИ).
Аутоиммунное бесплодие. Характеризуется образованием антиспермальных антител (иммуноглобулинов классов G, M и A). Антитела могут фиксироваться к различным участкам сперматозоидов – головки, телу и хвосту. Причины аутоиммунной формы многообразны, это могут быть генитальные травмы, варикоцеле, обструкция семявыносящих путей, инфекции полового тракта, опухоли яичек, крипторхизм, операции на репродуктивных органах. К основным последствиям аутоиммунного бесплодия относятся: снижение подвижности сперматозоидов, в случае фиксации АСАТ к головке сперматозоида, блокируется проникновение сперматозоида в яйцеклетку, нарушение капацитации и акросомальной реакции, нарушение процесса имплантации бластоцисты и ингибиция развития эмбриона, при наличии АСАТ ухудшается качество образующихся эмбрионов, что снижает вероятность благоприятного исхода в процедурах ВРТ.
Прогноз фертильности зависит не только от титра антител, но и от места фиксации АСАТ к сперматозоиду.
Инфекционно-воспалительные заболевания половой сферы.
За последние десятки лет отмечается рост инфекционно-воспалительных заболеваний области репродуктивных органов – орхитов, эпидидимитов, простатитов, что нередко приводит к патологии спермы. Доказано, что микробные агенты, включая ИППП способны поражать уретру, предстательную железу, семенные пузырьки, яички и при этом происходит нарушение как секреторной, так и эвакуаторной функции. На фоне хронических воспалительных процессов происходит ухудшение качества спермоплазмы, которая обеспечивает поддержание жизнедеятельности сперматозоидов. Ухудшается вязкость, создается дефицит витаминов, микроэлементов и безусловно все это сказывается на качестве сперматозоидов.
Реактивные формы кислорода. Последние несколько лет исследователи пристально уделяют внимание данной проблеме и как известно реактивные формы кислорода являются продуктом жизнедеятельности здоровой клетки, и играют важную роль в передаче клеточных сигналов и гомеостазе. В случае дисбаланса выработки активных форм кислорода и захвата их семенными антиоксидантами, что может быть связана с воспалительными процессами или же повышенной выработкой РФК незрелыми половыми клетками, происходит активация процессов оксидативного стресса. Сперматозоиды вследствие своей чувствительности, так как их стенка выстлана ненасыщенными жирными кислотами, которые очень чувствительны к действию свободных радикалов, при развитии дисбаланса изменяются, вследствие чего ухудшается как их морфология, так и подвижность и нередко это приводит к повышению фрагментации ДНК сперматозоидов.
При патоспермии, которая обусловлена инфекционно-воспалительным процессом, проводится противовоспалительная и антибактериальная терапия с учетом чувствительности микрофлоры, как правило такая терапия улучшает показатели спермограммы. Также в лечении применяют антиоксиданты, витамины, препараты улучшающие микроциркуляцию.
Метаболический синдром. Как известно это бич 21го века и семимильными шагами идет к своему апогею. Доказано многими научными трактатами, что высокий индекс массы тела достоверно повышает риск развития бесплодия.
У пациентов с ожирением и СД2 типа в 3 раза чаще наблюдается бесплодие по сравнению с пациентами у которых нормальный вес. Степень ожирения также прямо коррелирует с частотой повреждения ДНК сперматозоидов.
Лечение патоспермии при метаболическом синдроме включает:
- Коррекция метаболических нарушений (диета, физическая нагрузка, отказ от вредных привычек)
- Нормализация гормонального статуса
- Витаминотерапия
- Антиоксидантная терапия
- Терапия, улучшающая микроциркуляцию в кровеносном русле
Дисэякуляторные расстройства которые могут приводить к бесплодию
- Анэякуляция
- Аноргазмия
- Ретроградная эякуляция
Данные состояния часто встречаются у мужчин с поражением спинного мозга, с отягощенным неврологическим, психическим анамнезом и у пациентов которые длительно принимают психотропные препараты или альфа-адреноблокаторы. Особенности обследования таких пациентов:
- Детальный сбор анамнеза
- Физикальный осмотр с оценкой булбо-кавернозного рефлекса и тонуса анального сфинктера
- Неврологическое обследование с привлечением специалиста невролога
- Анализ посторгазменной мочи для выявления истинной ретроградной эякуляции
- Микробиологическое и бактериологическое исследование секрета простаты для выявления инфекционно-воспалительных компонентов и своевременной санации очагов, ТРУЗИ
Лечение пациентов с нарушением эякуляции, к сожалению, носит этиотропный характер. Терапия включает в себя использование эякулята или полученных путем биопсийных методик сперматозоидов пациента в ВРТ (эко, икси, вми).
В заключении необходимо отметить, что эффективность лечения бесплодной пары во многом зависит от правильной постановки диагноза и выбора метода коррекции в каждом конкретном случае и важным моментом в решении проблемы является междисциплинарный подход с обязательным участием гинекологов, репродуктологов, эмбриологов, а также генетиков и других специалистов смежных дисциплин.
Источники:
- Гамидов С. И., Иремашвили В. В., Тхагапсоева Р. А. Мужское бесплодие: современное состояние проблемы //Фарматека. – 2009. – №. 9. – С. 12-17.
- Чалый М. Е., Ахвледиани Н. Д., Харчилава Р. Р. Мужское бесплодие //Урология. – 2016. – №. 1-S1. – С. 2-17.
- Тюзиков И. А. Метаболический синдром и мужское бесплодие (обзор литературы) //Андрология и генитальная хирургия. – 2013. – №. 2. – С. 5-10.
- Рутинский А. И. Особенности диагностики идиопатического мужского бесплодия (обзор литературы) //Медико-социальные проблемы семьи. – 2013. – Т. 18. – №. 1. – С. 116-121.
- Черных В. Б. и др. Частота и спектр мутаций и IVS8-T-полиморфизма гена CFTR среди российских мужчин с бесплодием //Генетика. – 2010. – Т. 46. – №. 6. – С. 844-852.







